Предраковые заболевания шейки матки: важная информация для пациентов
 Время чтения - 16минут
Время чтения - 16минут Предраковые заболевания шейки матки — это группа патологий, при которых в клетках эпителия появляются атипичные изменения. Они еще не являются раком, но способны со временем перерасти в злокачественную опухоль. По данным Всемирной организации здравоохранения и Международного агентства по изучению рака, каждый год предраковые изменения выявляются у 1–2 % женщин репродуктивного возраста. При отсутствии своевременной диагностики и лечения тяжелые формы дисплазии в 30-50% случаев переходят в инвазивный рак шейки матки. Особенно высокий риск такой трансформации при наличии персистирующей инфекции онкогенными типами ВПЧ (16, 18 и др). Регулярные консультации гинеколога и плановый чек-ап позволяют выявить изменения на раннем этапе и полностью устранить угрозу.
В этой статье читайте о:
- причинах и факторах риска предраковых процессов;
- симптомах и признаках, требующих внимания;
- видах патологий шейки матки;
- современных методах диагностики;
- вариантах лечения за рубежом;
- прогнозах и вероятности трансформации в рак;
- профилактике для снижения рисков.
Что такое предраковые изменения шейки матки?
Это совокупность патологических изменений, при которых в клетках плоского или цилиндрического эпителия возникают морфологические нарушения. Однако на этом этапе еще нет признаков инвазивного рака. В международной практике эти нарушения обозначают как цервикальную интраэпителиальную неоплазию (CIN) или плоскоклеточное интраэпителиальное поражение (SIL). Такие состояния делят на несколько степеней в зависимости от атипии клеток.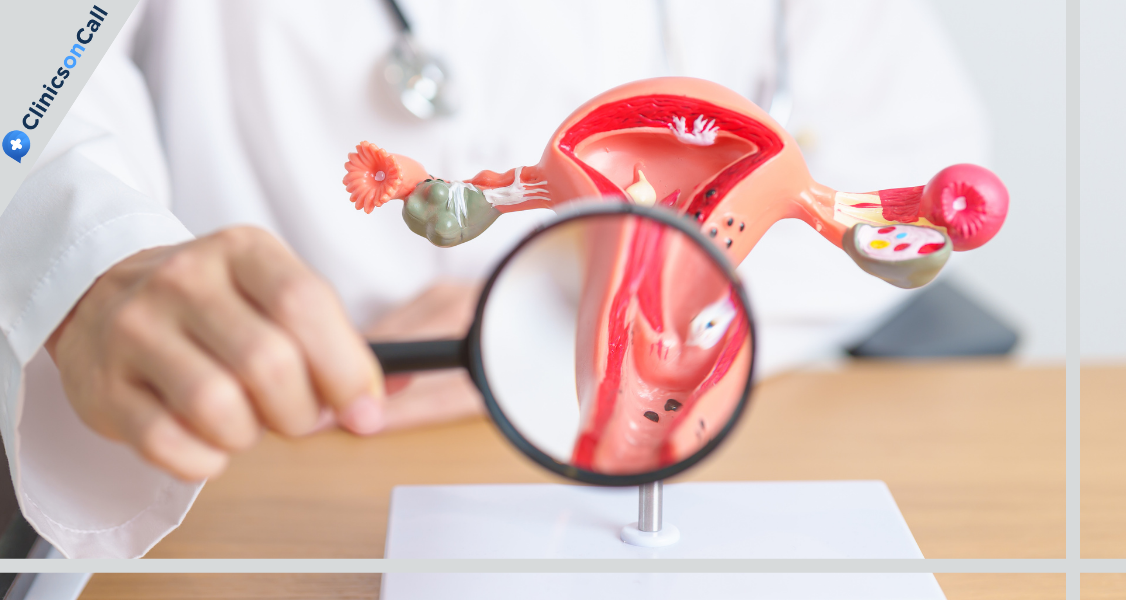
Ключевое отличие предракового состояния от рака — отсутствие инвазии. Это означает, что злокачественные клетки не прорастают через базальную мембрану в строму. Даже при степени CIN 3 (уже считается стадией рака in situ) они остаются строго в пределах эпителиального слоя. Благодаря этому своевременное удаление пораженного участка полностью ликвидирует риск трансформации в злокачественную опухоль.
Как развивается предраковое состояние
Это состояние начинается с изменений в клетках эпителия на поверхности шейки или в цервикальном канале. В норме клетки слизистой проходят полный цикл созревания: рождаются в глубоком слое, перемещаются на поверхность и постепенно отмирают. При предраковых изменениях этот процесс нарушается. Клетки перестают правильно созревать, меняют форму и размер, начинают быстро делиться. Сначала такие нарушения слабые и могут исчезнуть сами, особенно если устранить провоцирующий фактор.
Часть развитию патологического процесса способствуют фоновые заболевания шейки матки: эктопии, эрозии, полипов или хронического воспаления. Иногда изменения появляются и на здоровой слизистой. Со временем, если ничего не делать, нарушения усиливаются и захватывают более глубокие слои эпителия.
Врачи делят предрак на три степени дисплазии в зависимости от того, насколько глубоко затронут эпителиальный слой:
- Легкая (CIN 1). Нарушения затрагивают только нижнюю треть эпителия. Клетки еще частично сохраняют способность к нормальному созреванию. В большинстве случаев такая степень проходит самостоятельно в течение 1–2 лет, особенно у молодых женщин.
- Умеренная (CIN 2). Атипия распространяется до середины или чуть выше середины эпителиального слоя. Клетки почти полностью теряют способность к нормальному созреванию. Самостоятельно такое состояние проходит намного реже.
- Тяжелая (CIN 3). Атипичные клетки занимают весь или почти весь эпителий. Созревание полностью отсутствует. Это состояние уже оценивается как нулевая стадия рака (преинвазивная). Без лечения почти в половине случаев развивается инвазивный рак, когда клетки прорывают базальную мембрану и прорастают в строму.
Важно понимать: пока базальная мембрана цела, процесс остается доброкачественным по поведению и полностью обратимым. Как только клетки преодолевают этот барьер, начинает развиваться инвазивный рак.
Основные типы предраковых изменений шейки матки
Предраковые изменения — это разные заболевания, которые отличаются по характеру клеточных нарушений и степени риска трансформации в злокачественный процесс. Не все типы одинаково опасны. Некоторые формы считаются фоновыми и редко приводят к раку шейки матки. Другие напрямую относятся к предраковой патологии и требуют обязательного наблюдения или лечения.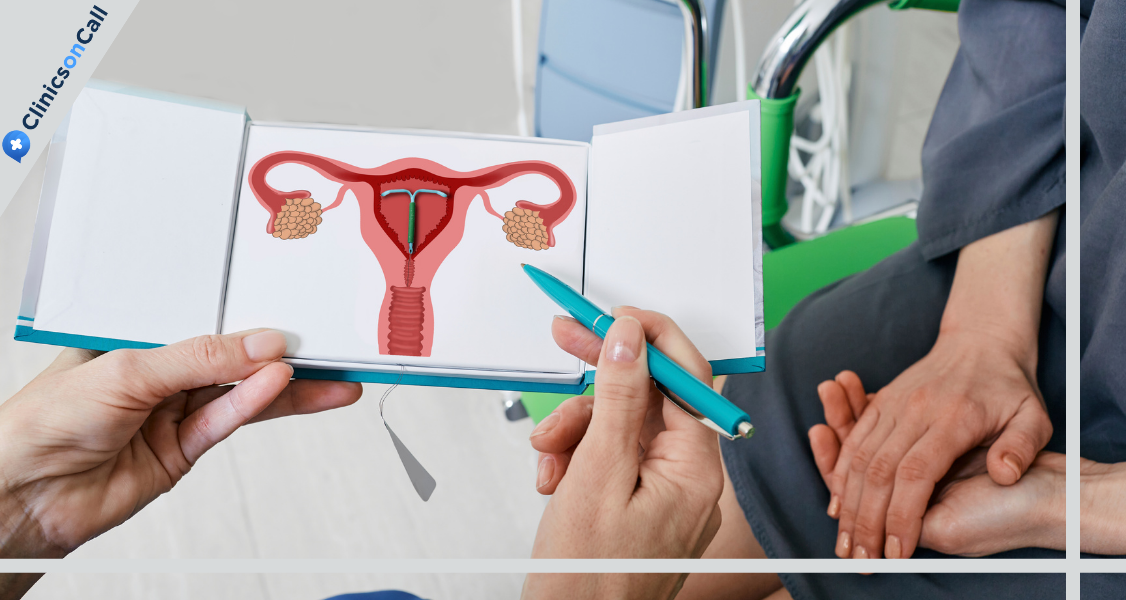
Вот основные типы предраковых изменений:
- Дисплазия шейки матки. Это одна из самых часто диагностируемых форм предрака. Она отличается наличием атипичных клеток в эпителии. Этот тип делится на три степени по глубине поражения. Чем выше риск прогрессии, тем более инвазивное лечение требуется.
- Лейкоплакия. Это состояние, при котором эпителий утолщается. Визуально патология выявляется при наличии белых или сероватых участков на слизистой оболочке. Они могут быть гладкими или шероховатыми. При попытках соскабливания эти участки не удаляются. В этом случае делают мазок на цитологию. Если анализ подтверждает наличие атипичных клеток, это может указывать на предраковое состояние или рак шейки матки. Лейкоплакия часто развивается на фоне гиперплазии и других хронических изменений.
- Эритроплакия. При гинекологическом осмотре такое состояние визуализируется как яркое красное пятно на слизистой. Оно может указывать на наличие атипичных клеток. В этом случае слизистая оболочка истончается. Из-за такого состояния через нее просвечиваются кровеносные сосуды. Со временем эта патология прогрессирует в злокачественную опухоль.
- Полипы шейки матки. Это доброкачественные наросты. Если они большие (более 1 см), аденоматозные или появляются на фоне наследственных синдромов, то такие аномалии могут быть предраковыми.
- Кондиломы. Это разновидность доброкачественных наростов на слизистой оболочке. Они вызваны вирусом папилломы человека (ВПЧ). Такие новообразования требуют внимания, потому что некоторые типы могут повышать риск рака шейки матки.
Эрозия шейки матки сама по себе не является предраком, но на ее фоне часто возникает дисплазия. Особенно это касается тех случаев, когда пациентка заражена высокоонкогенным типом ВПЧ. Регулярная диагностика помогает отличить доброкачественные формы от предраковой патологии.
Основные причины и факторы риска
Это состояние возникает из-за сочетания нескольких факторов. Главная причина — инфекция вирусом папилломы человека. Другие факторы повышают риск предраковых заболеваний шейки матки. К ним относятся гормональные нарушения, хронические воспаления и ослабленный иммунитет. Курение тоже играет роль в этом процессе. Гинекологи отмечают, что у женщин с несколькими партнерами или ранним началом половой жизни риск намного выше. Далее рассмотрим распространенные факторы риска развития предраковых состояний.
Вирус папилломы человека
Вирус папилломы человека (ВПЧ) — основная причина предрака шейки матки. Он передается при половом контакте, а также через прямой контакт (при родах или в бытовых условиях). Вирус проникает в цервикальную слизь и способен преодолевать этот физический барьер, заражая клетки эпителия. Не все типы ВПЧ опасны. Онкогенные типы (16, 18, 31, 33 и другие) вызывают дисплазию.
Вот основной механизм действия этого вируса:
- встраивается в ДНК клетки;
- нарушает контроль над делением;
- на поверхности шейки матки появляются атипичные клетки;
- со временем развивается дисплазия.
В большинстве случаев ВПЧ проходит самостоятельно за счет активной работы иммунитета. Обычно этот процесс занимает 1–2 года. Однако самостоятельно невозможно определить тип вируса. По этой причине важно пройти диагностику, которая исключит/подтвердит онкогенную форму вируса.
Гормональные нарушения и хронические воспаления
Гормональные нарушения могут усиливать действие ВПЧ и ослаблять защитные функции слизистой оболочки. Например, это может происходить из-за длительного приема гормональных контрацептивов. Также развитию рака может способствовать раннее начало менструаций и поздняя менопауза.
Гормоны могут взаимодействовать с другими факторами риска, что создает фон для развития дисплазии и других нарушений. Хронические воспаления (цервицит) тоже повреждают слизистую, снижая ее защитную функцию. Вот какие гормональные нарушения и хронические воспаления относятся к факторам риска предракового состояния:
- цервицит;
- вагинит — без должного лечения провоцирует воспаление шейки;
- хламидиоз;
- цитомегаловирусная инфекция.
Важно понимать, что такие состояния не вызывают предрак напрямую. Однако они облегчают проникновение ВПЧ в клетки эпителия и развитие дисплазии.
Курение, иммунодефицит и другие факторы
Курение ослабляет иммунитет человека, что позволяет вирусу ВПЧ легче инфицировать клетки. В табачном дыме содержатся канцерогены, которые увеличивают вероятность хронической инфекции и прогрессирования заболевания вплоть до трансформации в злокачественную форму. То же касается вируса иммунодефицита человека (ВИЧ) — он не дает организму бороться с патологиями.
Вот дополнительные факторы риска:
- раннее начало половой жизни;
- много половых партнеров;
- прием гормональных контрацептивов;
- ограниченная физическая активность;
- генетическая предрасположенность;
- дефицит некоторых витаминов (фолиевой кислоты, D, A, C, B12), которые играют важную роль в иммунной защите организма и восстановлении эпителиальных тканей.
Симптомы и признаки, на которые стоит обратить внимание
Предраковые изменения шейки матки часто на ранних стадиях не дают выраженных симптомов. Например, дисплазия шейки матки может незаметно развиваться годами. Однако ряд фоновых и предраковых заболеваний шейки могут вызывать такие симптомы, как необычные выделения или кровотечения. Гинекологи рекомендуют обращать внимание на любые изменения и дискомфорт. Раннее выявление помогает остановить трансформацию в рак. По этой причине пациенткам рекомендуется проходить плановый гинекологический осмотр, даже если нет жалоб.
Выделения, боль, кровянистые выделения
Некоторые признаки указывают на проблемы с шейкой матки. Они появляются при эрозии, воспалении или дисплазии. Симптомы усиливаются при прогрессе заболевания.
Вот основные симптомы:
- Необычные выделения: водянистые, слизистые или с неприятным запахом. Они могут быть желтоватыми или с примесью крови.
- Кровянистые выделения: между менструациями, после полового акта или физической нагрузки. Это контактные кровотечения от повреждения цервикального эпителия без изменений при визуальном осмотре.
- Боль внизу живота или во время полового акта. Она возникает при воспалении или глубокой дисплазии шейки матки.
- Продолжительный зуд или жжение в области влагалища. Хотя это и не прямые симптомы предрака, они могут быть симптомом инфекции. В таких случаях важно обратиться к гинекологу для точной диагностики.
Бессимптомное течение и почему важно обследоваться регулярно
Большинство случаев предраковых изменений протекает без симптомов. Например, дисплазия шейки матки на ранних стадиях может не беспокоить от нескольких месяцев до нескольких лет. Продолжительность этой стадии зависит от степени тяжести, состояния иммунитета и других индивидуальных факторов. Причина такого состояния в том, что клетки меняются внутри эпителия и внешне шейка может выглядеть нормально.
Вот почему регулярные обследования критично важны:
- бессимптомное течение позволяет болезни прогрессировать до тяжелой дисплазии;
- ранний ПАП-тест помогает выявить ранние изменения в цервикальном эпителии;
- чем раньше выявлена патология, тем выше шансы на успешное лечение.
Обычно гинекологи рекомендуют женщинам старше 21 года проходить осмотр каждые 3–5 лет. Если пациентка входит в группу риска (например, при наличии ВПЧ-инфекции), гинекологический скрининг нужно проходить чаще.
Диагностика предраковых заболеваний шейки матки
Этот этап начинается с осмотра у гинеколога. Врач оценивает состояние органа и берет мазки. При подозрении на дисплазию назначают дополнительные методы. Например, это может быть кольпоскопия для детального визуального осмотра. Если врач обнаружит патологические новообразования и участки, он проведет биопсию для гистологического исследования. Комплексный подход важен, потому что каждый тест дает разную информацию, а при их совокупности врач получает полную картину. Это помогает точно определить степень распространения и подобрать эффективный план лечения.
Вот основные диагностические процедуры для обследования пациенток с подозрением на предраковые состояния:
- ПАП-тест (цитологический мазок);
- кольпоскопия;
- биопсия шейки матки;
- ВПЧ-тестирование;
- ультразвуковое исследование органов малого таза.
Далее рассмотрим основные диагностические процедуры подробнее.
ПАП-тест
ПАП-тест — это цитологическое исследование клеток шейки и цервикального канала. Мазок с поверхности и последующие лабораторные тесты помогают подтвердить или исключить наличие атипичных клеток. Они могут свидетельствовать о дисплазии или ранней стадии рака.
Вот какую информацию дает этот метод для врача:
- помогает обнаружить клеточные аномалии, которые могут привести к развитию злокачественной опухоли еще до появления симптомов;
- исследование позволяет выявить клетки с признаками воспаления;
- анализ может выявить признаки вирусного поражения, например, ВПЧ.
Важно помнить, что информация по результатам одного этого теста не показывает точную локализацию и не указывает на наличие предракового состояния, но сигнализирует о проблеме. ПАП-тест — это первый шаг в диагностике патологий. Положительный результат требует дальнейших обследований. Этот метод медицинского исследования проводится в профилактических целях. Он является надежным инструментом для гинекологического скрининга, потому что помогает выявить патологию на бессимптомной стадии приблизительно в 95% случаев.
Кольпоскопия и биопсия
Кольпоскопия — это осмотр шейки матки под увеличением с помощью специального прибора. С помощью этой процедуры врач может выявить эрозию, полипы, кондиломы и другие визуальные повреждения слизистой. Врач наносит растворы для выделения подозрительных зон в области влагалищной части шейки матки. Если видны изменения, берут биопсию. Это процедура, которая проводится во время кольпоскопии. Врач берет небольшой фрагмент пораженной ткани для дальнейшего исследования под микроскопом.
Сочетание этих двух процедур дает врачу точную информацию для постановки диагноза и дифференциальной диагностики предраковых состояний и рака на ранней стадии. Кроме выявления патологии, с помощью комплексного подхода гинеколог может понять, доброкачественный ли это процесс или злокачественный. Также этот комплекс может применяться для оценки эффективности назначенного лечения.
ВПЧ-тестирование
Это анализ на вирус папилломы человека. Он обычно берется во время планового визита к гинекологу одновременно с мазком на ПАП-тест. Вот какую информацию дает врачу этот метод исследования:
- Выявление инфекции. Тест позволяет точно установить, инфицирована ли женщина ВПЧ, и какой это тип вируса. Особое внимание уделяется высокоонкогенным типам, которые чаще всего вызывают рак.
- Оценка риска. Наличие высокоонкогенных типов ВПЧ — основной фактор риска развития предраковых состояний. Тест помогает оценить этот риск.
- Диагностика предраковых изменений. В сочетании с ПАП-тестом этот метод дает комплексное представление о состоянии шейки матки.
- Определение вирусной нагрузки. Некоторые дополнительные тесты позволяют оценить концентрацию вируса в организме. Например, это может быть ПЦР или Digene-тест. Такой подход позволяет более точно определить степень риска.
- Выбор тактики лечения. Полученная информация помогает врачу решить, какое лечение требуется.
Бывают случаи положительного результата ВПЧ при отрицательном ПАП-тесте. Это означает, что у пациентки имеется вирус папилломы, но нет атипичных клеток в мазке. В таких случаях рекомендуется дважды в год проходить гинекологический скрининг. Это поможет вовремя выявить ранние изменения и начать лечение.
Методы лечения предраковых заболевания шейки матки за рубежом
Подход к лечению предраковых состояний шейки матки зависит от степени дисплазии, возраста пациентки и планов на беременность. В ведущих клиниках Европы, США и Азии гинекологи используют индивидуальные протоколы. Лечение заболеваний начинается с подтверждения диагноза. Для легкой степени часто назначают наблюдение. При умеренной и тяжелой формах — активное вмешательство. Основным подходом в лечении таких предраковых заболеваний шейки матки является хирургия, потому что она позволяет полностью удалить пораженные очаги.
Ведущие хирурги отдают предпочтение минимально инвазивным подходам с сохранением репродуктивной функции пациентки. Например, в перечень таких техник входит конизация и деструкция. Параллельно с удалением очага проводится лечение ВПЧ. Это снизит риск рецидива при наличии онкогенного типа вируса. Благодаря приоритету минимально инвазивным техникам пациенты быстро восстанавливаются, а послеоперационные осложнения сведены к минимуму. Далее рассмотрим основные подходы в лечении предрака шейки матки.
Консервативное лечение
Такой метод подходит для молодых пациенток с легкой дисплазией или низким риском прогрессии. В этом случае можно избежать операции. Наблюдение — основной вариант при CIN 1. Например, врач назначает медикаментозный курс, который усиливает действие иммунитета на борьбу с ВПЧ.
Вот основные аспекты консервативного подхода:
- Динамическое наблюдение: регулярные ПАП-тесты и кольпоскопия каждые 6–12 месяцев. Если дисплазия регрессирует, лечение прекращают. Этот метод подходит при CIN 1 у женщин до 30 лет.
- Иммуностимулирующая терапия: препараты для активации местного иммунитета. Этот подход помогает удалить вирус в течение 1–2 года.
- Локальные средства: мази или свечи для восстановления эпителия при эктопии. Тот же подход может применяться, если имеются разрывы шейки матки после родов. Эти препараты уменьшают воспаление и способствуют лучшему заживлению.
- Коррекция фона: лечение сопутствующих гинекологических заболеваний, таких как хронический цервицит. В этот курс может входить прием антибактериальных препаратов при инфекциях.
- Отказ от вредных привычек: курение прекращают, чтобы снизить персистенцию ВПЧ (длительное сохранение возбудителя в организме).
Консервативный метод эффективен в 60–80% случаев CIN 1. Если через 2 года нет улучшения, назначают хирургическое вмешательство.
Хирургические методы
Этот подход обязателен при стадиях CIN 2–3 или персистенции после наблюдения. На сегодняшний день существует много минимально инвазивных подходов, которые позволяют с высокой эффективностью удалять пораженные участки, и сохранить орган. Многие процедуры проводятся амбулаторно под местной анестезией. Иногда может обсуждаться ампутация шейки матки при рецидивирующей дисплазии или сочетании с другими выраженными патологиями. Для таких операций может использоваться роботизированная система Da Vinci. Удаление шейки матки с помощью таких современных инструментов снижает риск кровотечения и ускоряет восстановление.
Вот основные хирургические методы:
- Конизация шейки матки: удаление конусовидного участка с пораженным эпителием. Операция проводится с помощью петлевой эксцизии (LEEP) или стандартным скальпелем. Такой подход применяется для CIN 2–3. Он позволяет сохранить фертильность, но требует контроля за рубцом во время беременности.
- Лазерная эксцизия: иссечение аномального участка с помощью специального лазера. Этот метод позволяет удалить поверхностные или более глубокие участки дисплазии. Кроме лазеров при такой операции могут использовать специальную электрическую петлю. После иссечения патологического очага врач может провести гистологическое исследование для оценки полноты удаления или подтверждения диагноза.
- Лазерная вапоризация: уничтожение подозрительных очагов под воздействием высокой температуры. Сама процедура может длиться до 20 минут. Параллельно лазерное воздействие стимулирует регенерацию здоровых тканей.
- Криодеструкция: заморозка жидким азотом пораженных тканей для уничтожения атипичных участков. Это простой и дешевый вариант для CIN 1–2.
- Радиохирургическое лечение: радиоволновая петля удаляет патологическую ткань и моментально коагулирует поврежденные сосуды. Во время процедуры здоровые зоны практически не затрагиваются. Этот метод хорошо подходит для молодых и нерожавших пациенток, потому что заживление происходит быстро и без грубых шрамов.
- Гистерэктомия: удаления матки и шейки матки. Такая операция проводится в редких случаях, когда другие методы лечения не дали желаемого результата, наблюдаются рецидивы или есть серьезные риски для здоровья. Этот метод может назначаться при тяжелой дисплазии.
После операции для снижения осложнений назначаются антибиотики. Врачи рекомендуют воздержаться от интимной близости как минимум в течение 4–6 недель.
Прогноз и вероятность перехода в рак
При ранней диагностике и своевременном вмешательстве предраковые заболевания хорошо поддаются лечению. Риск трансформации в рак зависит от степени, возраста пациента и наличия онкогенных типов ВПЧ. Без хирургического вмешательства CIN 1 регрессирует приблизительно в 60–80%, рецидивы наблюдаются редко. CIN 3 почти в половине случаев в течение нескольких лет переходит в инвазивный рак.
Вот средние данные по вероятности прогресса, рецидивов и трансформации в рак для разных стадий:
- CIN 1: регрессия наблюдается у 70% пациентов в течение двух лет, прогрессия в CIN 3 не превышает 10% случаев, в рак трансформируется менее 1% патологий;
- CIN 2: регрессия наблюдается у 50% пациентов, персистенция (длительная дисплазия) не превышает 30%, прогрессия в CIN 3 составляет около 20%, а в рак — 5% случаев;
- CIN 3: регрессия составляет менее 20%, прогрессия в рак — 30–50% без лечения, после хирургии рецидив составляет 5–10% случаев;
- после консервативного лечения полный регресс наблюдается у 70–90% пациентов при CIN 1;
- хирургическое лечение позволяет полностью удалить патологический очаг в 95–99% случаев, рецидив не превышает 2–5%.
Профилактика и регулярные осмотры
Профилактика предраковых заболеваний шейки матки играет огромную роль в сохранении здоровья женщин. Она помогает избежать инфекции ВПЧ, которая чаще всего приводит к изменениям в эпителии. Кроме того, регулярные осмотры позволяют выявить проблему на ранней стадии. В итоге это значительно снижает вероятность развития рака шейки матки. Во многих странах действуют национальные программы вакцинации населения с целью профилактики инфекции. Внедрение этих протоколов в стандартную медицинскую практику значительно снижает случаи ВПЧ-инфекции и связанных с ней заболеваний.
Если у женщины выявлена эктопия шейки матки или другие фоновые состояния, профилактика становится еще важнее. Хотя напрямую они не представляют угрозы, без своевременного лечения это может привести к дисплазии и другим предраковым патологиям.
Вакцинация против ВПЧ
Вакцинация против вируса папилломы человека считается одним из самых эффективных способов профилактики предраковых заболеваний шейки матки. Вакцины созданы специально для защиты от тех типов ВПЧ, которые вызывают большинство случаев дисплазии и рака. Идеально делать прививку до начала половой жизни. Врачи рекомендуют процедуру для подростков в возрасте 9–12 лет, чтобы заранее в организме выработался иммунитет к этому вирусу.
Важно помнить, что вакцина не лечит существующую инфекцию. Она предотвращает ее появление. Женщины после такой прививки все равно должны проходить плановый гинекологический скрининг.
Скрининг и ранняя диагностика
Скрининг помогает обнаружить предраковые изменения шейки матки задолго до того, как они начнут вызывать дискомфорт или трансформируются в рак. Это простые тесты, которые проводят во время обычного визита к гинекологу. Ранняя диагностика делает лечение легким и успешным.
Вот какие рекомендации по скринингу дают врачи:
- 21–29 лет: ПАП-тест каждые 3 года;
- 30–65 лет: ко-тестирование (ПАП + ВПЧ) каждые 5 лет или ПАП каждые 3 года;
- после 65 лет: скрининг не требуется, если последние тесты нормальные;
- при эктопии шейки матки или разрывах наблюдение у гинеколога обычно проводится чаще по указанию врача.
Образ жизни и факторы, снижающие риск
Образ жизни — один из ключевых факторов профилактике предраковых заболеваний шейки матки. Простые привычки помогают иммунитету бороться с ВПЧ и предотвращают изменения в эпителии.
Вот какие факторы помогут снизить риск:
- отказ от курения и злоупотребления алкоголем;
- придерживаться сбалансированного питания с обилием фруктов и овощей;
- регулярная физическая активность;
- контроль веса;
- своевременное лечение инфекций;
- регулярные осмотры у гинеколога.
Где пройти обследование и лечение за рубежом
Медикал Парк Гёзтепе
Клиника женского здоровья доктора Севтап Хамдемир
Клиника Лив Улус
Университетская клиника Аджу
Медицинский центр Самсунг
Медицинский центр Асан
Клиника Фортис в Мумбаи
Клиника Женераль-Болье
Источники
- Американский институт рака;
- ВОЗ;
- журнал StatPearls;
- Американский центр по контролю и профилактике заболеваний;
- Американская ассоциация рака;
- CDC.















Добавить комментарий